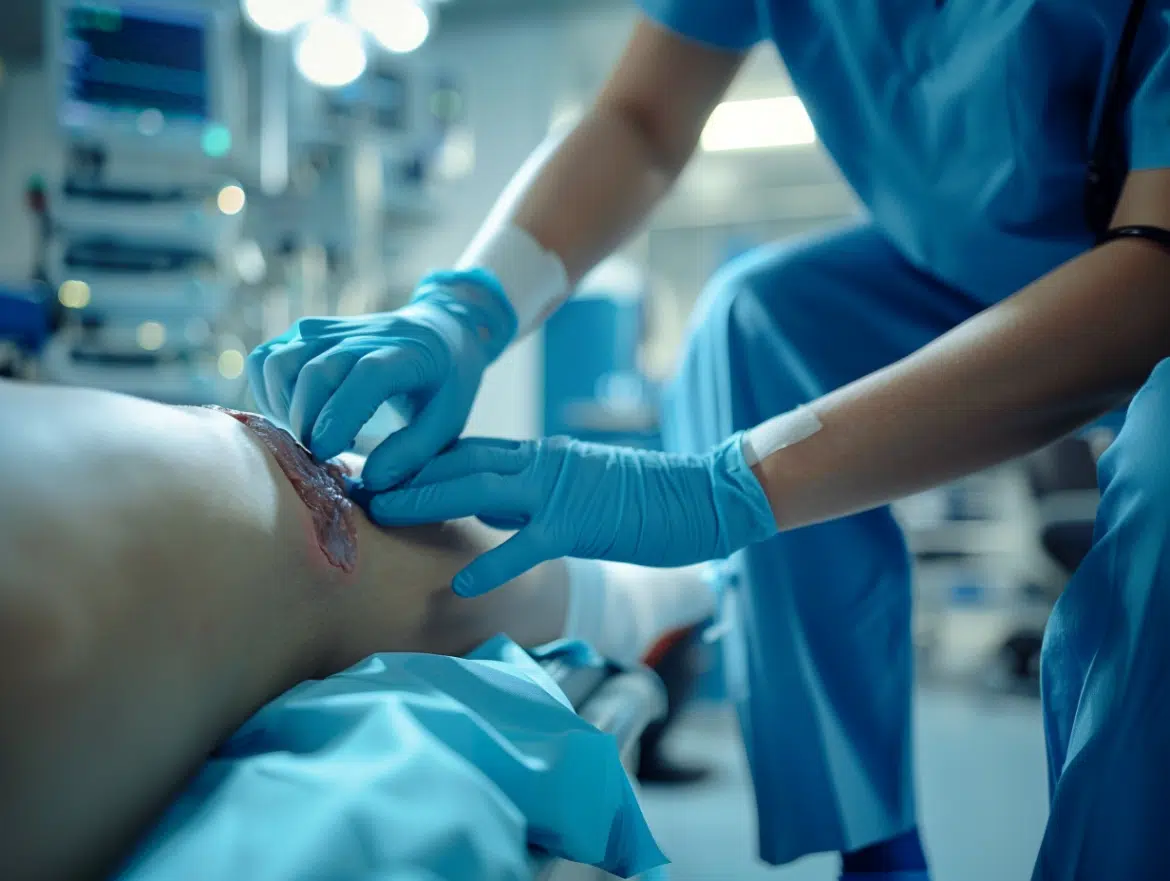
Les escarres de stade 3, marquées par des lésions profondes atteignant les tissus sous-cutanés, posent un défi majeur pour les soignants. Ces plaies, souvent difficiles à traiter en raison de leur profondeur et de la nécrose possible, nécessitent une approche rigoureuse et multidisciplinaire pour éviter des complications graves.
Pour prévenir ces ulcères, il est crucial d’adopter des stratégies proactives telles que la mobilisation régulière des patients, l’utilisation de matelas spécialisés et une hydratation adéquate. Comprendre les meilleures pratiques de traitement et de prévention peut non seulement améliorer la qualité de vie des patients, mais aussi réduire les risques d’infections et de prolongation des soins.
A découvrir également : Les 10 meilleurs conseils pour prévenir et gérer les chutes chez les seniors
Comprendre l’escarre de stade 3
Les escarres, aussi appelées plaies de pression, résultent d’une pression excessive et prolongée sur les points d’appui du corps. Au stade 3, elles présentent une perte de substance ou nécrose impliquant le tissu sous-cutané. Cette phase se caractérise par une atteinte profonde de la peau, souvent observée chez les personnes immobilisées ou alitées.
A découvrir également : Les vertus insoupçonnées du tapis fleur de lotus pour le bien-être
Les causes principales
- Pression excessive et prolongée
- Cisaillement
- Frottement
L’escarre au stade 3 se forme majoritairement sur les points d’appui tels que les talons, les hanches et le sacrum. La position prolongée des patients favorise ces lésions.
Les facteurs de risque
- Dénutrition
- Incontinence
- Transpiration
- Trouble de la sensibilité
- Pathologies associées
Les patients souffrant de ces conditions sont particulièrement vulnérables. La dénutrition, le tabac et les traitements anti-inflammatoires augmentent aussi le risque d’escarres.
Identifier les signes précoces
Le premier signe visible d’une escarre est une rougeur persistante qui ne blanchit pas sous la pression. À un stade avancé, la plaie devient plus profonde, révélant des tissus morts ou nécrosés. Une surveillance rigoureuse et une évaluation régulière sont essentielles pour détecter et traiter rapidement ces lésions.
Traitement de l’escarre de stade 3
Le traitement de l’escarre de stade 3 repose sur plusieurs axes. La priorité est de réduire la pression sur la zone affectée. Utilisez des dispositifs de décharge comme des matelas ou coussins spécialisés. Changez régulièrement la position du patient pour éviter une pression prolongée sur les points d’appui.
Soins locaux de la plaie
- Nettoyage quotidien avec une solution saline
- Débridement pour retirer les tissus nécrosés
- Application de pansements adaptés
Les pansements hydrocolloïdes ou hydrogel sont souvent recommandés pour favoriser la cicatrisation. L’utilisation de pansements modernes permet la gestion de l’exsudat et la protection contre les infections.
Gestion des infections
Les escarres de stade 3 sont susceptibles de s’infecter. Surveillez les signes d’infection : rougeur, chaleur, douleur et écoulement purulent. Un traitement antibiotique peut être nécessaire. Les prélèvements bactériologiques aident à cibler le germe responsable.
Thérapies complémentaires
La thérapie par pression négative (TPN) est une option efficace. Elle consiste à appliquer une pression négative continue ou intermittente sur la plaie via un pansement hermétique relié à un dispositif de succion. Cette méthode favorise la cicatrisation en stimulant la formation de tissu granuleux et en réduisant l’œdème.
Le soutien nutritionnel est fondamental. Assurez une alimentation riche en protéines, vitamines et minéraux pour optimiser la régénération tissulaire. Une évaluation régulière par un diététicien peut s’avérer bénéfique.
Le document Le traitement des escarres, élaboré par l’OMéDIT de Haute-Normandie, constitue une ressource précieuse pour les soignants. Familiarisez-vous avec ces recommandations pour offrir le meilleur soin possible aux patients.
Prévention des escarres pour les soignants
La prévention des escarres requiert une vigilance constante et une approche multidimensionnelle. Identifiez les patients à risque en utilisant des outils d’évaluation comme l’échelle de Norton. Une évaluation régulière permet de détecter les signes précoces et de mettre en place les mesures préventives nécessaires.
Facteurs de risque
- Dénutrition : Assurez un apport nutritionnel adéquat pour éviter la fragilisation des tissus.
- Incontinence et transpiration : Maintenez une hygiène rigoureuse pour limiter l’humidité sur la peau.
- Immobilité : Changez fréquemment la position du patient pour réduire la pression sur les points d’appui.
- Trouble de la sensibilité : Surveillez les zones à risque chez les patients ayant une sensibilité réduite.
- Pathologies associées et traitements anti-inflammatoires : Prenez en compte les pathologies et traitements qui peuvent aggraver le risque d’escarres.
Mesures préventives
Utilisez des dispositifs de support comme des matelas et des coussins spécialisés pour répartir la pression. Veillez à la formation du personnel et la sensibilisation de l’entourage du patient. Une bonne hygiène de la peau et un environnement propre sont essentiels pour prévenir les infections. Considérez l’usage de crèmes barrières pour protéger la peau contre l’humidité.
Maintien de l’hygiène
La propreté et la sécheresse de la peau préviennent les irritations et les infections. Utilisez des produits nettoyants doux et non agressifs. En cas d’incontinence, changez les protections rapidement et assurez-vous que la peau est bien sèche avant de réappliquer des protections.
Mobilisation et exercices
Encouragez les mouvements actifs ou passifs pour les patients immobilisés. Des exercices réguliers favorisent la circulation sanguine et réduisent le risque de formation d’escarres. La collaboration avec des kinésithérapeutes peut s’avérer bénéfique pour établir un programme de mobilisation adapté à chaque patient.